Les MICI (maladies inflammatoires chroniques de l’intestin) regroupent la maladie de Crohn et la recto-colite hémorragique, deux maladies qui se caractérisent par l’inflammation de la paroi d’une partie du tube digestif (liée à une hyperactivité du système immunitaire digestif). Elles touchent 200 000 personnes en France. Ce sont des maladies chroniques, qui donc évoluent avec une alternance de phases aiguës (poussées) et de phases de rémission (sans symptôme).

. 1- La maladie de Crohn concerne environ 120 000 personnes en France.Elle touche aussi bien les hommes que les femmes et survient le plus souvent vers l’âge de 20 ans ou vers 60 ans. Le tabac augmente considérablement le risque d’apparition et de récidive de la maladie.
L’atteinte peut se situer à n’importe quel niveau du tube digestif, de la bouche à l’anus, l’atteinte la plus fréquente étant celle de la fin de l’intestin grêle.
Les symptômes de la poussée dépendent de la localisation de l’atteinte. On retrouve souvent des difficultés d’alimentation, des douleurs abdominales, avec spasmes et gonflement du ventre, associées à une diarrhée, à une perte de poids. L’atteinte de l’anus entraîne des abcès et des fistules anales.
Il existe de nombreux traitements médicaux de la maladie de Crohn, des corticoïdes lors de la poussée, aux traitements de fond les plus pointus (Imurel®, Remicade®). Ces traitements évoluent d’année en année, avec de nombreux nouveaux médicaments apparus ces 10 dernières années.
Le traitement chirurgical intervient en cas d’échec du traitement médical ou en cas de complication. Il concerne plus de 50% des patients porteurs de maladie de Crohn. Au plan chirurgical, le but est d’enlever la zone malade. La maladie étant chronique, il peut être nécessaire de prendre des traitements médicaux préventifs des rechutes en post-opératoire. La chirurgie ne va pas guérir la maladie mais la « blanchir », c’est-à-dire supprimer toutes les zones malades de l’intestin. La résection chirurgicale doit être le plus économe en longueur de tube digestif enlevé. En effet, il peut être nécessaire de faire plusieurs résections chirurgicales au cours de la maladie et le risque est celui d’avoir finalement un intestin grêle trop court pour permettre une nutrition efficace.
Les atteintes à opérer sont les zones de sténose (empêchant le transit et l’alimentation), les zones avec des fistules ou des abcès donc une infection, ou les états d’inflammation chronique avec anémie (manque de globule rouge) et/ou dénutrition (perte de poids majeure) ou enfin les zones avec transformation ou risque de transformation en cancer.
Rarement la chirurgie doit se faire en urgence, en cas de péritonite ou d’occlusion complète. Le plus souvent, l’intervention est décidée après échec des traitements médicaux, après un bilan complet et une discussion pluridisciplinaire (avec gastro-entérologues et chirurgiens spécialistes de la maladie).
Le bilan complet comprend, outre l’examen clinique et les prises de sang, une endoscopie digestive haute (fibroscopie) et basse (coloscopie), parfois un scanner abdominal et souvent une IRM (entéro-IRM pour l’atteinte du grêle, IRM ano-périnéale pour l’atteint de l’anus).
Les différents types de chirurgie sont :
- résection de grêle
- résection iléo-caecale
- colectomie droite, gauche ou sub-totale
- rarement coloproctetomie totale et anastomose iléo-anale ou iléostomie définitive
- rarement proctectomie et stomie définitive
- cure de fistule anale ou fistule recto-vaginale.
Le plus souvent ces gestes peuvent se faire sous cœlioscopie.
Il peut être nécessaire d’avoir recours à un anus artificiel temporaire (stomie), en cas de maladie de Crohn compliquée : en urgence ou en cas d’abcès, de fistule, de perte de poids très importante, de traitement au long cours par corticoïdes. La stomie est ensuite refermée lors d’une 2ème opération, quand le malade a récupéré un bon état général.
Rarement, il peut être nécessaire de faire un anus artificiel définitif, dans le cas de fistules anales multiples et très sévères, avec destruction du rectum et de l’anus, malgré les traitements médicaux et chirurgicaux multiples. Dans ce cadre, la stomie permet une amélioration majeure de l’état général et de la qualité de vie.
.
.
. 2. La Recto-Colite Hémorragique (RCH) concerne environ 80 000 personnes
en France. Elle touche un peu plus les hommes que les femmes et survient le plus souvent vers l’âge de 30 ans.
L’atteinte concerne exclusivement le rectum et le colon, sans jamais d’atteinte du grêle ou de l’anus. Contrairement à la maladie de Crohn, elle n’est pas aggravée par le tabac et il n’y a ni abcès ni fistule.
Les symptômes sont surtout à type de diarrhée avec des glaires et du sang. En cas de poussée sévère ou grave (colite aigüe grave), il peut y avoir une altération de l’état général parfois majeure avec perte de poids, anémie, 20 à 30 selles par jour. Par ailleurs, l’atteinte chronique peut se transformer en cancer, après plus de 12 ans d’évolution.
Il existe de nombreux traitements médicaux de la Rectocolite Hémorragique, des corticoïdes lors de la poussée, aux traitements de fond les plus pointus (Imurel®, Remicade®). Ces traitements évoluent d’année en année, avec de nombreux nouveaux médicaments apparus ces 10 dernières années.
Le traitement chirurgical intervient en cas d’échec du traitement médical ou en cas de complication (colite aigüe grave ou cancer). Il concerne environ 20 à 30% des patients porteurs de RCH.
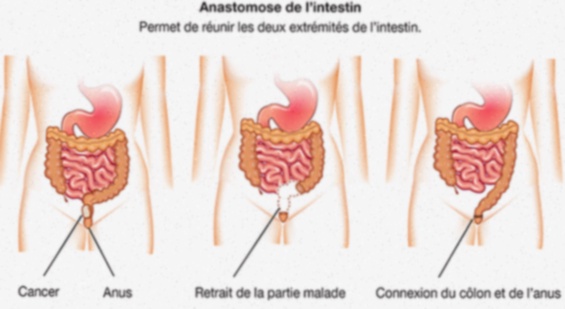
L’atteinte restant toujours localisée au rectum et au colon, le traitement chirurgical de référence consiste à enlever tout le rectum et le colon : on réalise alors une coloproctectomie totale, en rétablissant la continuité digestive entre l’intestin grêle et l’anus par une anastomose iléo-anale qui est protégée par un anus artificiel temporaire (iléostomie). Cette intervention est le plus souvent réalisée par cœlioscopie. L’iléostomie sera refermée 6 semaines plus tard (anastomose iléo-anale en 2 temps).
En cas de colite aigüe grave, l’intervention se fait alors en urgence ou semi-urgence. La première étape est alors seulement d’enlever le colon malade, en faisant une colectomie sub-totale, laissant en place le grêle et le recto-sigmoïde en stomie temporaire. Des lavements quotidiens sont effectués pour traiter le rectum restant. Deux mois plus tard, on réalise le deuxième temps chirurgical qui est alors une proctectomie complémentaire avec anastomose iléo-anale protégée par une iléostomie temporaire. L’iléostomie sera refermée 6 semaines plus tard (anastomose iléo-anale en 3 temps).
La coloproctectomie totale avec anastomose iléo-anale permet de guérir complètement la maladie.
Dans certains cas, on peut décider de conserver le rectum et faire alors une anastomose iléo-rectale (entre l’intestin grêle et le rectum) : quand le rectum n’est pas ou très peu malade, chez les femmes jeunes, ou en cas de doute diagnostic avec une maladie de Crohn. Cependant, cette intervention expose à une récidive de la maladie sur le rectum laissé en place et nécessite donc des traitements médicaux et une surveillance.
]]>

 La proctectomie avec stomie définitive (ou amputation abdomino-périnéale) est l’intervention qui enlève le rectum et l’anus, laissant en place le colon en amont, qui sera mis en stomie (anus artificiel).
La proctectomie avec stomie définitive (ou amputation abdomino-périnéale) est l’intervention qui enlève le rectum et l’anus, laissant en place le colon en amont, qui sera mis en stomie (anus artificiel).